Prozesse und Steuerungstools, die zählen: effiziente Radiologie auf Erfolgskurs
Die Klinik für Radiologie und Nuklearmedizin umfasst die Aufgabenfelder der universitären Forschung, Lehre und Krankenversorgung. In den Fachgebieten der Radiologie, der interventionellen Radiologie, der Kinderradiologie und der Nuklearmedizin ist translationale Forschung von der präklinischen Bildgebung, der technischen Entwicklung neuer diagnostischer Verfahren, der Einführung neuer Methoden in klinischen Studien bis hin zur effizienten Krankenversorgung verbunden. Grundlage für ein möglichst synergistisches Zusammenwirken aller Bereiche ist eine optimale Prozesssteuerung und -effizienz. Traditionelle Steuerungssysteme sind häufig reaktiv, sie passen sich A-posteriori-Entwicklungen an, während der Trend immer mehr zu einer proaktiven Steuerung hinsichtlich Ad-hoc-Veränderungen von Abläufen geht. Besonders wichtig ist hier die optimale Abstimmung der Geräteauslastung für die translationale Forschung einerseits und die universitäre Krankenversorgung andererseits. Die Benchmarking-Systeme für Forschung und Krankenversorgung sind unterschiedlich. So werden im Forschungsbereich die erfolgreiche Einwerbung von Drittmitteln und entsprechend finanzierte Stellen gewertet, während in der Krankenversorgung an einem Universitätsklinikum die möglichst hohe diagnostische Durchsatzrate innerhalb von 24 Stunden, die Einhaltung von Prozessvorgaben von der Diagnose hin zur Therapie und die möglichst personaleffiziente Befundung gemessen werden. Übergreifender Schirm sind daher digitale Ökosysteme, die eine Echtzeitanalyse verschiedener Parameter ermöglichen und damit eine möglichst zeitnahe Anpassung von Abläufen.
Herr Prof. Dr. med. Dominik Nörenberg, Leiter Allgemeinradiologie, leitender Oberarzt, Leiter des Geschäftsfelds Abdominelle Bildgebung und Medizintechnische Innovation/Translation und Leiter der Magnetresonanztomografie sowie Personalentwicklung der Klinik für Radiologie und Nuklearmedizin der UMM, und Sylvia Ehler, Business Intelligence Radiology (BIR) unserer Klinik, sprechen mit Herrn Prof. Dr. med. Stefan Schönberg, Klinikdirektor der Radiologie und Nuklearmedizin der UMM, über unser klinikinternes Monitoring und unsere Prozesssteuerung.
S: Sie begleiten die Systeme RIS (Radiologie-Informationssystem) und PACS (Picture Archiving and Communication System) unserer Klinik seit mehr als zehn Jahren. Welche Trends beobachten Sie in der Analyse und Ableitung von spezifischen Kennzahlen?
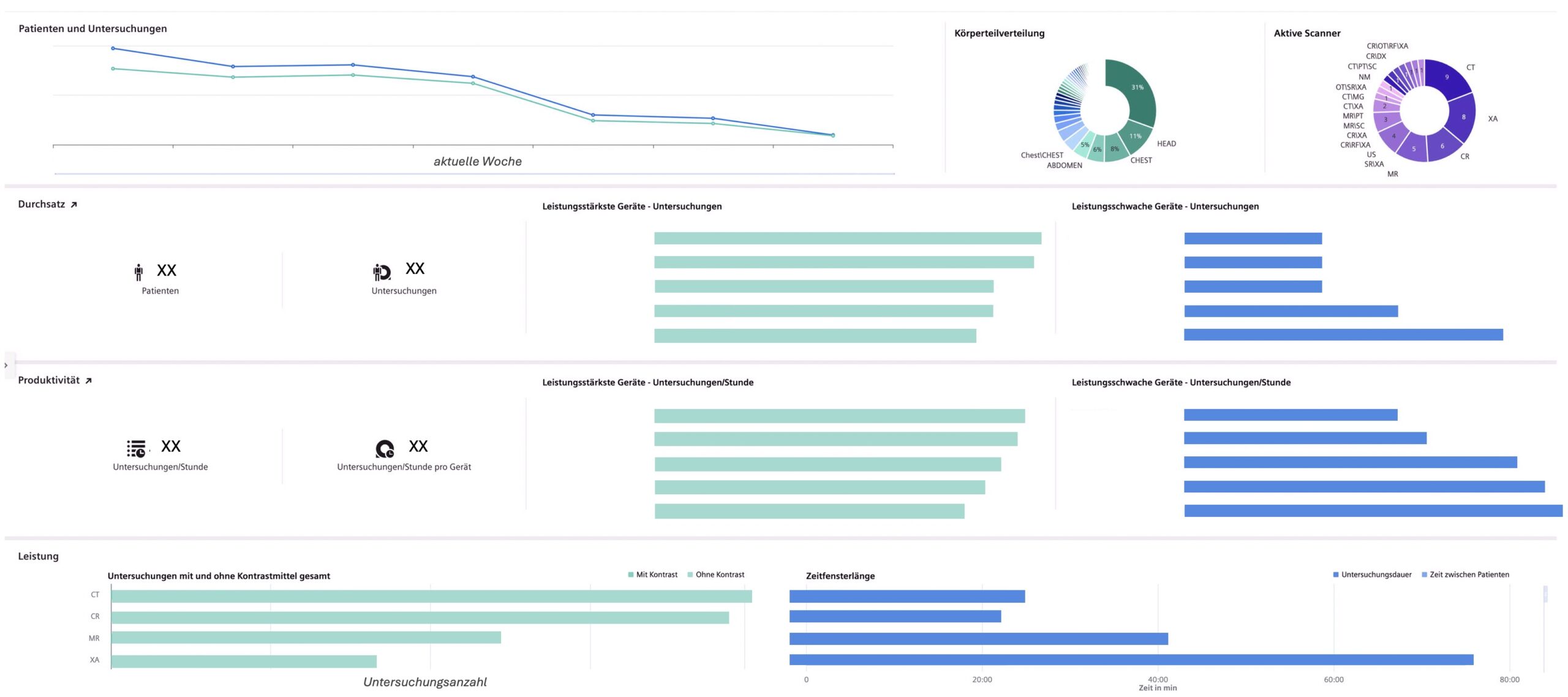
E: Wir arbeiten mit verschiedensten Systemen, insbesondere derzeit noch separat mit dem Radiologie-Informationssystem und dem Bildarchivierungssystem. Zur Analyse der Daten aus diesen Systemen nutzen wir ein etabliertes Benchmarking-Tool zur Echtzeitanalyse, welches wir für unsere Bedürfnisse angepasst haben. Mit diesem System können wir auf unterschiedliche Datenbanken zugreifen, tagesaktuelle Daten (Leistungszahlen und Auslastungsdaten) analysieren und beispielsweise Trends in der ambulanten und stationären CT- und MRT-Nutzung erfassen. Wir können Untersuchungsdauer und Organregionen differenzieren und Prozesse optimieren, indem wir Wechselzeiten minimieren oder Untersuchungen effizienter planen. Dadurch erreichen wir eine gezieltere Ressourcensteuerung und verbesserte Prozessabläufe.
S: Welche übergeordneten Ziele verfolgen wir mit der datenbasierten Steuerung, die eine erfolgreiche Klinik ausmachen?
N: Unser Hauptziel ist es, von der traditionellen, retrospektiven Betrachtung abzurücken und stattdessen eine agile, adaptive Steuerung zu implementieren und uns somit performanter aufzustellen. Digitale Tools zur Echtzeitanalyse ermöglichen es uns, Wartezeiten, Untersuchungszahlen, Spitzenzeiten und Personalbelastung in einer digitalen Umgebung zusammenzuführen und gezielt zu steuern und den Personalbedarf pro Zentrum sowie deren wirtschaftlichen Output (z. B. via GoÄ-Punkten pro VK) zu ermitteln. Wir verfolgen somit einen datengetriebenen zentrumsbasierten Ansatz mit dem Ziel, Effizienz, Qualität und Wirtschaftlichkeit zu maximieren. Wir können Untersuchungen priorisieren, die aus wissenschaftlicher oder klinischer Sicht im Rahmen eines universitären Settings erfolgen sollten, zudem können wir durch Echtzeit-Monitoring den Personaleinsatz optimieren. Ein Beispiel hierfür ist das Notfallzentrum. Die von uns mittels CT untersuchten Notfälle fallen zu einem Großteil in Zeiten außerhalb der Regelversorgung im Bereitschafts-, Nacht- und Wochenenddienst an. Zudem gab es in den letzten Jahren eine Leistungssteigerung in der Notfallbildgebung von > 20 %. Diesen Entwicklungen konnten wir durch eine gezielte Steuerung entgegentreten und haben bereits einen zweiten CT-Spätdienst eingeführt. Die stationären MRT-Wartezeiten konnten wir beispielsweise im letzten Jahr um 15 % reduzieren (mit direktem Einfluss auf die Grenzverweildauer). Durch eine adaptive Slotplanung (Modifikation stationärer Slots und Notfallslots sowie Auslagerung ambulanter Untersuchungen in das ARZ) wurde von 2020-2024 eine Wartezeitreduktion stationärer MRTs um > 30 % erreicht. Die digitale Steuerung hilft uns, proaktiv in Echtzeit zu agieren und nicht nur vergangene Leistungskennzahlen retrospektiv auszuwerten.
S: Ein wesentlicher Schritt war die Entwicklung weg von reinen Zahlen in Tabellen hin zu sogenannten Dashboards. Was macht die Darstellung von Zahlen als Dashboard aus und welche Vorteile ergeben sich hierdurch?
E: Der relevanteste Punkt ist die sofortige tagesaktuelle Verfügbarkeit der Daten, die wir uns für einen gewünschten Zeitraum anpassen können. Zusätzlich sind die angezeigten Parameter flexibel, wir können uns Daten beispielsweise geräte- oder zentrumsbezogen anzeigen lassen. Anstatt Zahlen in Tabellen auszuwerten, erhalten wir nun visuell aufbereitete Informationen mit Trendanalysen, interaktiven Dashboards und farblicher Markierung von Ziel- und Sollwerten. Das ermöglicht uns eine direkte, intuitive Erfassung der Geräteauslastung, der Wartezeiten und Durchsatzraten. Mit der Definition von Kennzahlen und Zielwerten gehen wir in tiefere Analysen. Früher mussten wir solche Analysen aufwendig mit etlichen Arbeitsschritten in Excel retrospektiv durchführen, heute können wir sie mit einem Klick tagesaktuell generieren und den Fokus auf die Steuerung legen.
S: Dashboards ermöglichen Transparenz in der Routine und damit eine gemeinschaftliche, optimierte Prozesssteuerung. Wo wollen wir mit diesen Dashboards in fünf Jahren stehen?
N: Wir haben bereits jetzt die Grundlagen für eine adaptive Personalplanung geschaffen. In fünf Jahren wollen wir eine transparente und KI-gestützte Personalplanung umsetzen. Wir möchten anhand transparenter Leistungszahlen und Auslastungsanalysen vor allem unsere Personalplanung und Wirtschaftlichkeit optimieren, und auch Dienstpläne auf Basis von Echtzeitdaten gestalten. Damit wird eine flexible und effiziente Ressourcenverteilung in unserer Klinik sichergestellt und Spitzenbelastungen werden vorab berücksichtigt, nicht nur in der Notfalldiagnostik, sondern auch im Tagesgeschäft. Die Patientenversorgung soll durch präzise Analysen verbessert werden, indem wir Terminvergaben und Abläufe an die Bedürfnisse der Patienten anpassen, basierend auf Patientenaufkommen und Patientenfeedback. Langfristig wollen wir unser Monitoring dahingehend entwickeln, nicht nur auf Leistungszahlen und wirtschaftliche Effizienz zu achten, sondern auch Business Intelligence und KI in unsere multiprofessionellen Datenstrukturen integrieren. Ein weiteres Thema ist Nachhaltigkeit. Wir müssen den Gerätebedarf und die Geräteauslastung analog zum Personal planen und definieren, damit wir für den Innovationsaufwuchs im Gerätebereich möglichst viele Informationen haben. Wir benötigen nicht zwingend große Zahlen an MRT-Geräten, sondern kommen mit wenigen, allerdings dafür hoch modernen Scannern aus, die mit aktueller Deep-resolve-Technik und speziellen Protokollen zur Planungs- und Auslastungsoptimierung sowie verbesserten Nutzung durch MTRs ausgestattet sind und mit hohem Durchsatz laufen. Wir möchten die Radiologie kompakter gestalten, indem wir in schlanken und transparenten Umgebungen und Prozessabläufen arbeiten.
Zusammengefasst sind unsere Ziele und unsere Vision eine adaptive Personalplanung, ein agiles Echtzeit-Monitoring und eine nachhaltige Geräte- und Personalbedarfsplanung. Auf dieser Basis können wir als Radiologie Innovation, Effizienz und hohe Qualität gewährleisten.
S: Eine große Herausforderung ist das Vorliegen der Daten in verschiedenen Subsystemen, wie dem RIS, PACS und KIS (Krankenhausinformationssysteme). Eine mögliche Fehlerquelle sind hier die Schnittstellen, über die die Systeme kommunizieren. Wie sieht die zukünftige Architektur aus, um holistische Dashboards effizienter aufzubauen, auch im Kontext unserer neuen RIS/PACS-Implementierung?
E: Wir entwickeln ein System, das direkt auf mehrere Datenbanken zugreifen und die Daten in einem Analyse-Tool verknüpfen und darstellen kann, ohne dass Informationen an Schnittstellen verloren gehen. Zusätzlich verschlanken wir derzeit mit unserer Softwarestrategie die Anzahl der Systeme, indem wir ab der zweiten Jahreshälfte in unserer Klinik auf einen PACS-only-Workflow (ohne RIS, sondern nur mit PACS und KIS) umsteigen werden. Durch die nahtlose Integration können wir bereits jetzt Echtzeitdaten aus den Bildarchiven, Informationssystemen und anderen Quellen kombinieren. Damit ist es möglich, alle relevanten Parameter, von der Untersuchungsdauer bis zu wirtschaftlichen Kennzahlen, zentral auszuwerten und zu verbinden, beispielsweise Case Mix Index (CMI), Fallpauschalen und Untersuchungsdauer, sowie die Verknüpfung mit Personal- und Wirtschaftlichkeitsdaten (z. B. GoÄ-Punkte pro VK) herzustellen. Dies wird durch die Implementierung eines neuen Bildarchivsystems weiter verbessert, hier sind zukünftig auch Abfragen von klinisch relevanten Parametern wie CAD-RADS oder PI-RADS (Coronary Artery Disease-/Prostate Imaging-Reporting and Data System) möglich, die mit Outcome-Daten verknüpft werden sollen.
S: Die Industrie setzt zunehmend auf KI-gestützte Prozesssteuerung. Wir haben Daten einerseits und Zielgrößen andererseits, wie die Geräteauslastung und Allokation von personellen und infrastrukturellen Ressourcen, als Vorgabe. Werden wir KI in unsere Dashboards integrieren können, um die proaktive Prozesssteuerung zu erleichtern?
N: Das Dashboard und die Datenbank bieten eine valide qualitätsgesicherte Basis, die sich ideal für KI-gestützte Analysen eignet. Wir werden die Daten zukünftig nutzen, um mit KI und auch Business Intelligence die Klinik durch Optimierung der Geräteauslastung und Personalallokation zu steuern und zu leiten, aber auch durch klinische Entscheidungsunterstützung, indem wir Patienten in kritischem Zustand identifizieren. Ein Beispiel wäre die CAD-RADS-Klassifikation. Wir analysieren die Daten KI-basiert und schauen uns an, wann die Patienten mit hochgradigen und funktionell relevanten Stenosen der Herzkranzgefäße (anhand von CAD-RADS und der CT-FFR) bzw. Notfälle einen Termin für einen Herzkatheter bekommen. Damit bewegen wir uns nicht mehr nur im radiologischen Ökosystem, sondern nutzen unsere Möglichkeiten zur Prozesssteuerung im interdisziplinären Kontext, um insbesondere die Versorgung kritischer Patienten zu verbessern.
S: Kürzlich haben wir ein Memorandum of Understanding mit dem Massachusetts General Hospital als Teil des Mass General Brigham Hospitals in Boston abgeschlossen, wo wir uns auch mit der Analyse von Benchmark-Parametern befassen. Welche Chancen bietet die Ableitung von internationalen Best-Practice-Modellen über Dashboards und Benchmarking-Tools?
N: Ein großer Vorteil ist, dass wir über den Tellerrand hinausschauen können und nicht innerhalb des eigenen Ökosystems eine gewisse Betriebsblindheit entwickeln. Indem wir standortübergreifend, im nationalen sowie internationalen Kontext, eine selektive Gruppe von KPIs (Key Performance Indicators) definieren und vergleichen, können wir unsere Kliniksteuerung und -prozesse sowie unseren Bedarf an Personal kontinuierlich besser einschätzen und zentrumsbasiert optimieren. In Bereichen wie der kardiovaskulären oder onkologischen Diagnostik, der Notfalldiagnostik, im longitudinalen Monitoring bei onkologischen Erkrankungen sowie der minimalinvasiven Therapie hilft der internationale Austausch, die Patientenversorgung durch datenbasierte Steuerung und Identifikation von relevanten, outcome-orientierten KPIs zu optimieren. Mit internationalem Einfluss, ohne die Grenzen oder Herausforderungen einzelner Ökosysteme, können wir unseren Standort strategisch hinsichtlich Leadership, Steuerung und Wirtschaftlichkeit entwickeln und uns zukunftsfähig über Standorte hinweg aufstellen.