Die Universitätsmedizin Mannheim beschäftigt sich seit über zehn Jahren mit Entwicklungen im Bereich der Computertomografie. Insbesondere die Reduktion der Strahlenexposition, die Erhöhung des Kontrasts und die Minimierung des Kontrastmittelverbrauchs sind hier relevant. Startschuss für eine besonders strahlensparende Technik in der Universitätsmedizin Mannheim war 2013 die Einführung des damals weltweit innovativsten Computertomografen – dem Dual-Energy-CT der dritten Generation – im Rahmen des Forschungscampus M2OLIE. Dieser ermöglichte es erstmals, die Strahlendosis in bestimmten Anwendungen, wie der Herzbildgebung, auf ein Niveau der natürlichen jährlichen Strahlenexposition zu reduzieren. Mit der Gründung des Photon-Counting Consortiums (PC3) Baden-Württemberg im Jahr 2021 konnte ein weiterer Quantensprung mit der photonenzählenden Computertomografie (Photon-Counting CT) erreicht werden. Herr Privatdozent Dr. med. Hany Kayed (K), Leiter des radiologischen Notfallzentrums und Sektionsleiter Computertomografie der Klinik für Radiologie und Nuklearmedizin der Universitätsmedizin Mannheim, und Herr Dr. sc. hum. Sven Clausen (C), Medizinphysik-Experte für den Bereich Diagnostik/Radiologie an der Stabsstelle für Medizinische Physik und Zentralen Strahlenschutz (MPS) der Universitätsmedizin Mannheim, sprechen mit Herrn Prof. Dr. med. Stefan Schönberg (S), Klinikdirektor der Radiologie und Nuklearmedizin der UMM, über Dosismanagement und Entwicklungen im Strahlenschutz.
S: Herr Dr. Clausen, als Medizinphysiker überblicken Sie die gesamten Entwicklungen in der Computertomografie. Welche Möglichkeiten zur Dosisreduktion haben sich in den letzten Jahren entwickelt?
C: Die größten Fortschritte im Bereich der Dosisreduktion liegen im systematischen Dosismanagement. Anstatt einzelne Untersuchungen isoliert zu betrachten, können wir nun große Datenmengen erfassen, statistisch auswerten und gezielt Verbesserungen vornehmen. Mithilfe von Dosismanagement-Tools konnten wir identifizieren, an welchem Scanner welche Protokolle systematisch zu hohe Dosen erreichen, und diese optimieren. Bei der Vielzahl an Geräten die wir betreiben, ist ein Dosismanagementsystem zur effizienteren Dosisnutzung und Dosisreduktion erforderlich. Des Weiteren haben sich die Detektoren in den CT-Geräten insbesondere in den letzten Jahren stark weiterentwickelt. Die Photon-Counting-Technologie ermöglicht noch dosiseffizientere Bildaufnahmen und trägt damit zur weiteren Reduktion der Strahlendosis für unsere Patienten bei.
S: Herr Dr. Kayed, in der Notaufnahme der Universitätsmedizin Mannheim sehen wir jährlich über 13.000 CT-Patienten, insbesondere auch durch die Krankenhausstrukturreform in der Tendenz steigend. Welche Patientengruppen sind besonders dosissensibel und wie stellen wir eine möglichst geringe individuelle Dosis bei hohem Patientendurchsatz sicher?
K: Besonders empfindlich sind Kinder und junge Erwachsene sowie bestimmte Körperregionen wie die Schilddrüse, die Augenlinsen oder die Gonaden. Daher haben wir unsere Verfahren zur rechtfertigenden Indikation standardisiert, jede Untersuchung wird vorab streng von einem im Strahlenschutz fachkundigen Arzt geprüft. Insbesondere bei Kindern werden alternative Methoden in Betracht gezogen, die ohne ionisierende Strahlen auskommen, wie MRT oder Ultraschall. Zudem setzen wir technische Optimierungen wie die sektorielle Dosismodulation ein, um die Strahlenbelastung gezielt zu minimieren. Außerdem gibt es Untersuchungen, die auch mit eingeschränkter Dosis diagnostisch ausreichende Qualität liefern. Sogenannte Niedrigdosis-Protokolle (Low-Dose-Protokolle) ohne Kontrastmittel eignen sich beispielsweise für Patienten mit Verdacht auf Pneumonie oder Nierensteine. Bei jungen Patienten, die eine CT der Herzkranzgefäße benötigen, verwenden wir eine bevorzugt den Flash-Modus am Photon-Counting-CT, durch den wir die Dosis auf weniger als 1 mSv reduzieren können.
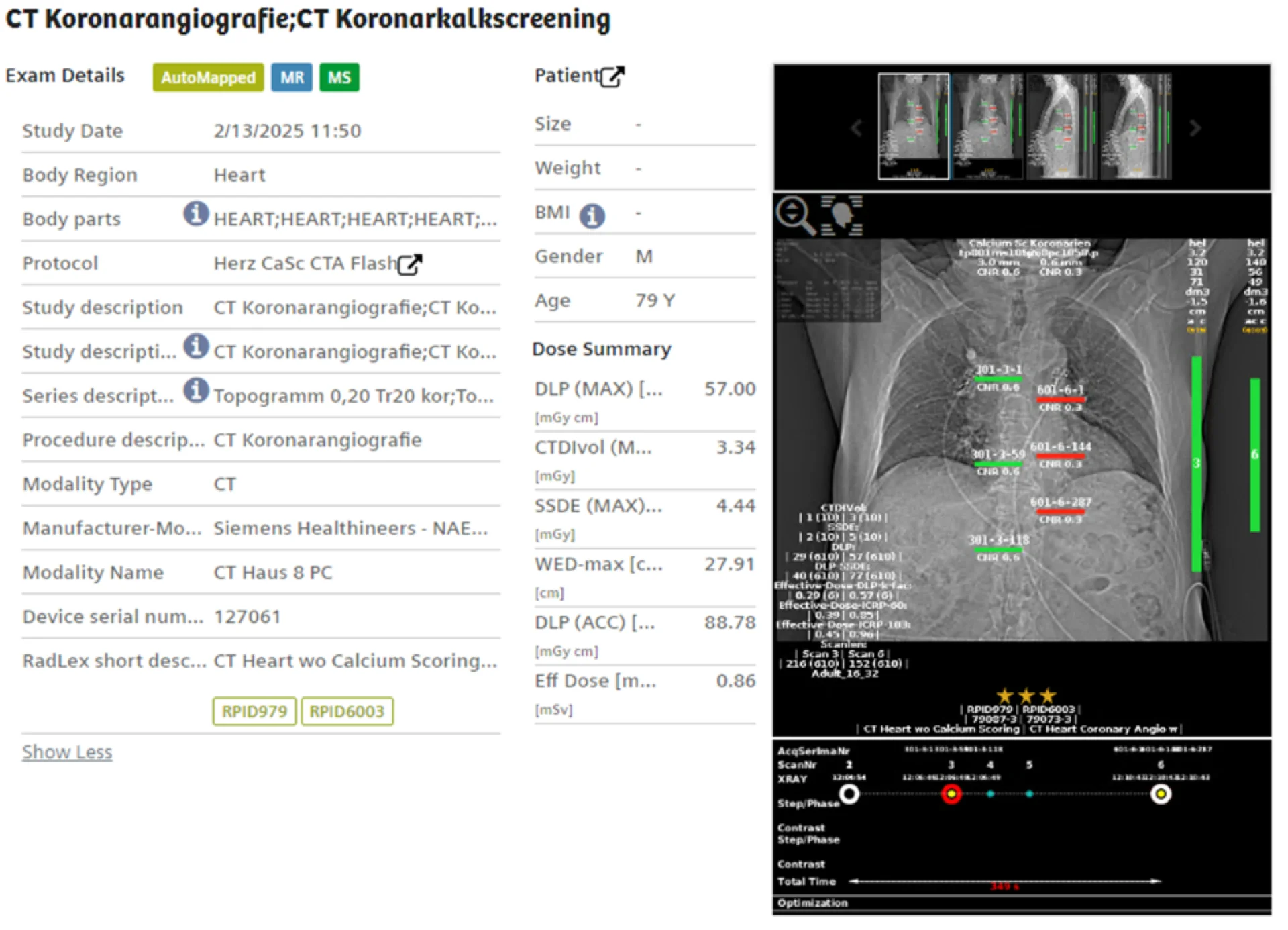
S: Mit dem neuen Strahlenschutzgesetz sind die Vorgaben spezifischer geworden. In diesem Zusammenhang haben wir ein Plattform-Ökosystem zur Dosisanalyse (DMS) implementiert. Welche Rolle spielen hier Medizinphysikexperten, der interdisziplinäre Dialog und die Kommunikation mit den Behörden?
C: Die gesetzlichen Vorgaben wurden 2019 neu strukturiert, die Strahlenschutzverordnung wurde zum Strahlenschutzgesetz aufgewertet und die Bedeutung der Medizinphysikexperten hervorgehoben. In diesem Zusammenhang wurde die Stabsstelle für Medizinische Physik und Strahlenschutz der Universitätsmedizin Mannheim gegründet, um zukünftig neben der Strahlentherapie auch die Diagnostik betreuen zu können, insbesondere im Bereich Nuklearmedizin, CT und Intervention. In der Umsetzung des Strahlenschutzgesetzes und der damit verbundenen Anpassungen ist die enge interdisziplinäre und interprofessionelle Zusammenarbeit von Radiologen, Nuklearmedizinern und Medizinphysikern enorm wichtig und funktioniert in der Universitätsmedizin Mannheim hervorragend. Wir haben verschiedene Neuerungen eingeführt, um dem Strahlenschutzgesetz nachzukommen. Wir erfüllen hiermit nicht nur die gesetzlichen Vorgaben, sondern sind überzeugt, auch die Patientenversorgung entscheidend zu verbessern. Gemeinsam analysieren wir wöchentlich unsere Dosisstatistiken und optimieren die Protokolle, dies ist vor allem auch in Zusammenhang mit der schnellen Geräteinnovation und den damit verbundenen neuen Protokollen wichtig. 2019 lagen 70 % unserer Untersuchungen innerhalb der diagnostischen Referenzwerte des Bundesamtes für Strahlenschutz, heute sind es 85 bis 90 %, trotz komplexer Fallstrukturen. Die Pro-Kopf-Dosis ist im Laufe der letzten Jahre klar gesunken.
S: Die ständige Verbesserung hat auch zur ISO-Zertifizierung beigetragen, indem wir messbare Verbesserungen für unsere Patienten erreicht haben. Wie stellen Sie sicher, dass die mit den Medizinphysikern erarbeiteten Anpassungen im Klinikalltag umgesetzt werden?
K: Unsere SOPs (Standard Operating Procedures) werden ständig geprüft und bei Bedarf angepasst, sodass Ärzte und MTRs optimal arbeiten können, ohne die Strahlenexposition zu erhöhen. Zudem haben wir Untersuchungsprotokolle systematisch direkt an den Geräten optimiert, unter anderem durch die Reduktion der Spannung von 140 kV auf 120 kV. Dies wurde durch kontinuierliche Schulungen des Teams begleitet. Die Ärzte unterstützen die MTRs bei den Untersuchungen, beispielsweise um die Scanlange auf die zu untersuchende Körperregion zu beschränken.
S: Die ständige Interaktion der Radiologie und Medizinphysik hat zu einem Meilenstein in der Herzdiagnostik an der Universitätsmedizin Mannheim geführt. Am Photon-Counting-CT können wir mit einer Auflösung von 0,2 mm in das Innere von Stents in Herzkranzgefäßen schauen und bleiben dennoch mit der Dosis unterhalb derjenigen für ein herkömmliches Herz-CT. Welche neuen Möglichkeiten ergeben sich hier und in welche Richtung wird weitere Forschung betrieben?
K: Ein Beispiel für eine Prozessanpassung zur Dosisreduktion ist die kardiale CT. Wir haben in unserer wöchentlichen Analyse gesehen, dass wir bei bestimmten Patientengruppen und Fragestellungen eine vergleichsweise hohe Dosis applizieren. Durch Umstellung von konventionellen Protokollen auf Protokolle im sogenannten UHR-Modus (Ultra-High-Resolution Modus) bei Patienten mit Stents oder hoher Kalklast im Calcium-Scoring erwarten wir eine deutliche Reduktion der Strahlendosis. Die ersten Untersuchungen haben dies bestätigt, die wissenschaftliche Evidenz der Daten muss über eine höhere Patientenzahl noch bestätigt werden.
S: Die künstliche Intelligenz (KI) prägt auch die Radiologie, automatische Anpassungen der Dosis an den individuellen Patienten durch eine KI-Analyse von Kamerabildern oder Entwicklungen in der Rekonstruktionstechnik unabhängig vom Gerätefortschritt sind denkbar. Welche Rolle wird KI in der Zukunft der CT-Bildgebung spielen?
C: KI wird in vielen Bereichen eine entscheidende Rolle spielen – sei es bei der iterativen Bildrekonstruktion, der automatischen Auswahl der optimalen Dosisparameter oder in der Befundung. Wir haben bereits einen sehr großen Datenfundus, für dessen effiziente Nutzung die Daten in Datenbanken standardisiert eingepflegt werden müssen. Hier sind wir sozusagen in Vorleistung getreten, indem wir bereits jetzt die Daten standardisieren, an denen wir zukünftig selbst lernen und auch KI trainieren können. Für die Entwicklungen in den Bereichen Dosisreduktion, Rekonstruktion und Computer-Aided Diagnosis (CAD) benötigen wir auch weiterhin eine enge Zusammenarbeit zwischen Medizinern, MTRs und Medizinphysikern, aber auch IT-Spezialisten und weiteren Wissenschaftlern, beispielsweise aus dem Ingenieurswesen.
S: Wir haben inzwischen zusätzlich zu Ärzten und MTRs ein neues Berufsbild, den Physician Assistant (PA), in der Radiologie. Ist es vorstellbar, dass wir Berufsgruppen haben werden, die sich speziell mit der Optimierung von Protokollen, Nachverarbeitung und KI-gestützten Analysen befassen?
K: Prozessentwicklung-, steuerung und -monitoring in der bildgebenden Diagnostik könnten durchaus ein Berufsbild der Zukunft prägen. Denkbar wären spezialisierte PAs oder KI-Experten, die die Lücke zwischen MTRs und Ärzten füllen und sich auf kontinuierliche Optimierung der Bildgebungsprotokolle und der Dosismanagementsysteme sowie Standardisierung der Daten und KI-Training konzentrieren. So könnten wir eine hochspezialisierte Berufsgruppe für diese komplexen Anforderungen einsetzen und gleichzeitig die übrigen Berufsgruppen entlasten.