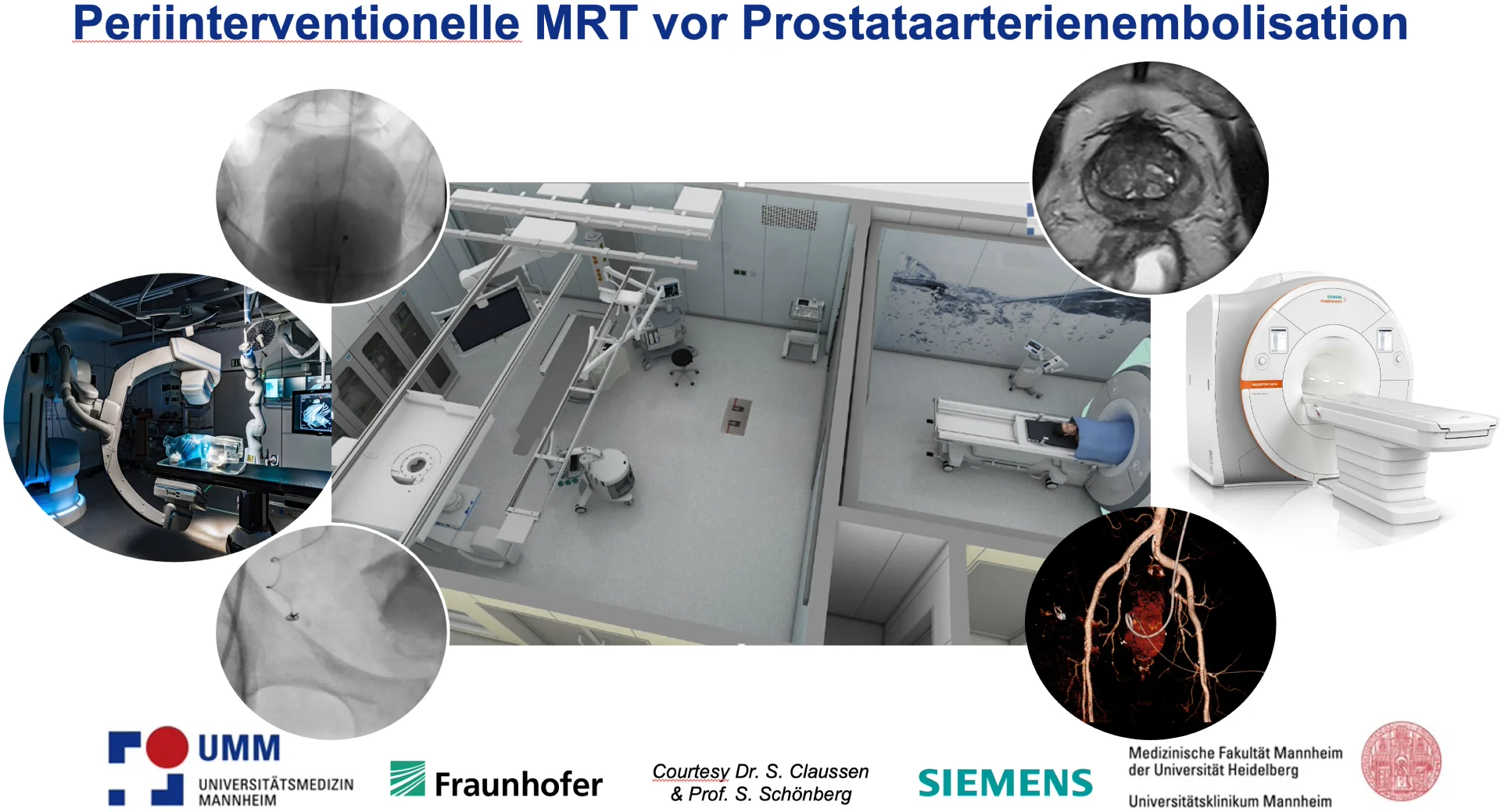
Die Klinik für Radiologie und Nuklearmedizin etabliert im Rahmen des Forschungscampus M2OLIE derzeit ein einzigartiges interdisziplinäres Zentrum für interventionelle Magnetresonanztomografie (MRT) und minimalinvasive Therapie. Dabei kommen neuartige MRT-Systeme zum Einsatz, die für die interventionelle Zugänglichkeit und Aufgabenstellung deutlich besser geeignet sind als konventionelle Systeme. Die Einrichtung ist eingebettet in eine Partnerschaft aus Radiologen, Medizinphysikern und Ingenieuren. Im Gespräch mit Herrn Prof. Dr. med. Stefan Schönberg, Klinikdirektor der Radiologie und Nuklearmedizin der UMM, sind Herr Prof. Dr. med. Dominik Nörenberg, leitender Oberarzt, Leiter des Geschäftsfelds „Abdominelle Bildgebung“ und „Medizintechnische Innovation/Translation“ und Co-Leitung der Magnetresonanztomografie sowie Personalentwicklung, Privatdozent Dr. med. Johannes Ludwig, Oberarzt, Leiter des Geschäftsfeldes Periinterventionelle MRT & Therapieplanung und MRT-Leiter, und Herr Privatdozent Dr. med. Fabian Tollens, Leiter des Ambulanten Radiologischen Zentrums (ARZ), zu den Vorteilen der interventionellen MRT an Niederfeld-MRT-Systemen und neuen MRT-Techniken wie KI-gestützte deep-resolve-Techniken.
S: Warum ist die periinterventionelle MRT vorteilhaft, und wieso sehen wir momentan diese deutlich zunehmende Aufmerksamkeit?
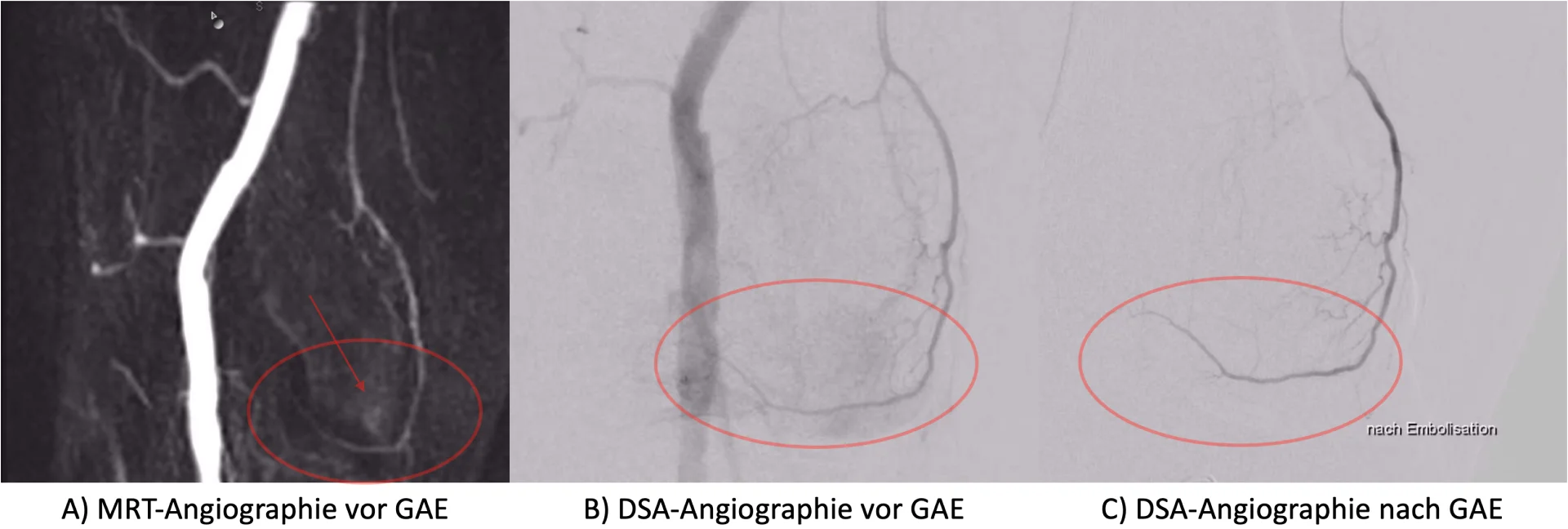
L: Gegenwärtig werden noch viele Eingriffe mittels CT durchgeführt. Das bedeutet, dass ionisierende Strahlung eingesetzt wird, die bei wiederholt hohen Dosen Schäden am Erbgut verursachen kann, welche bei der MRT-Bildgebung nicht auftreten. Ein weiterer wichtiger Punkt ist der überlegene Weichteilkontrast der MRT-Bildgebung mit welcher wir z. B. kleine Läsionen in der Leber, die im CT nicht gut sichtbar sind, wesentlich präziser identifizieren sowie gezielter biopsieren oder therapieren können. Der Wunsch nach einem zunehmenden Einsatz und zunehmender Etablierung MRT-gesteuerter Interventionen hat uns schon immer angetrieben, die Technik und die Möglichkeiten in der Radiologie weiterzuentwickeln und auszuschöpfen.
Zusammen mit dem Forschungscampus M2OLIE arbeiten wir an der Weiterentwicklung interventioneller Verfahren – dies betrifft in erster Linie MRT-gesteuerte Biopsien und Ablationen, die durch die integrative Darstellung von Live-Bildern und Untersuchungsplanung die Nadelplatzierung erleichtern können. Der nächste Schritt besteht, zusammen mit dem Mannheimer Institut für intelligente Systeme in der Medizin (MIiSM), in der Integration eines Biopsie-Roboters, der mithilfe von MRT-Bildgebung teilautomatisierte Interventionen ermöglichen soll. Durch die vielen Innovationen, die wir in die klinische Routine überführen wollen, sind wir zuversichtlich, die MRT-Interventionen sowie die periinterventionelle MRT-Diagnostik noch besser zum Wohle unserer Patientinnen und Patienten einsetzen zu können.
S: Was macht diese neuen MRT-Systeme besonders geeignet für die interventionelle Radiologie?
T: Wir beobachten eine Entwicklung von Hochfeld-MRT-Systemen hin zu Nieder- und Mittelfeld-MRT-Systemen, die sich insbesondere für die interventionelle Radiologie als vorteilhaft erweisen. Ein Alleinstellungsmerkmal dieser Systeme ist das niedrigere Magnetfeld, das zu einer geringeren Artefaktbelastung während der Bildgebung führt. Instrumente und Werkzeuge, die während eines Eingriffs in den Körper eingebracht werden, erzeugen Artefakte in der Bildgebung. Die Reduzierung dieser
S: Für welche Patienten ist die periinterventionelle MRT besonders geeignet?
L: Besonders profitieren Patienten mit Entitäten, die eine hohe Tumorheterogenität aufweisen, unter anderem Sarkom-Patienten. Die MRT-Bildgebung hilft uns dabei, dedifferenzierte Areale zu identifizieren und gezielt zu biopsieren, da die Ergebnisse der histopathologischen Untersuchung die Therapieplanung maßgeblich beeinflussen. Dies gelingt uns z. B. durch zusätzlichen Einsatz von Techniken wie der Diffusionsbildgebung oder real-time-Radiomics–Analysen, welche dem Interventionalisten direkt während des Eingriffes zur Verfügung stehen. Ein weiteres wichtiges Einsatzgebiet ist die thermische Ablation von Desmoid-Tumoren. Hier geht es nicht nur darum, das Desmoid vollständig zu abladieren, sondern auch angrenzende kritische Strukturen wie beispielsweise Nerven und das Rückenmark zu schonen. Durch die Entwicklung von thermosensitiven Sequenzen mit unserer Forschungsgruppe am Institut für Computer Assisted Clinical Medicine (CKM) können wir in Zukunft noch präzisere Interventionen durchführen.
S: Gibt es auch nicht onkologische Anwendungen der interventionellen MRT?
L: Neben onkologischen Erkrankungen gibt es zahlreiche entzündliche Erkrankungen, die von einer MRT-gestützten Diagnostik profitieren, wie z. B. Myositiden (entzündliche Muskelerkrankungen). Die MRT-gesteuerte Biopsie ermöglicht durch die hervorragende Visualisierung der betroffenen Muskulatur die Gewinnung einer repräsentativen Probe als Grundlage für eine exakte histopathologische Diagnose.
S: In der Vergangenheit ging der Trend zu immer höheren Magnetfeldstärken für bessere Bildqualität. Wie ist es möglich, dass wir nun mit Mittelfeldsystemen eine so gute Bildqualität erreichen?
T: Fortschritte in der Softwareentwicklung und der Einsatz von künstlicher Intelligenz ermöglichen es, die bisherigen Schwächen von Nieder- und Mittelfeld-MRT-Systemen auszugleichen. Dies betrifft vor allem das Signal-Rausch-Verhältnis, das bei niedrigen Feldstärken geringer ist. Ein entscheidender Schritt war die Weiterentwicklung und Ergänzung der klassischen Fourier-Transformation durch vortrainierte neuronale Netze. Diese Netze können auf bestimmte Organregionen angepasst werden und fehlende Bildinformationen durch Vorwissen ergänzen. Dadurch erreichen wir auch bei niedrigen Feldstärken eine hervorragende Bildqualität.
S: Sind im Rahmen dieser Entwicklungen noch weitere Einsatzmöglichkeiten der MRT bei niedriger Feldstärke zu erwarten?
T: Wir verfolgen derzeit weitere Anwendungsfelder im Bereich der Point-of-Care-Diagnostik. Ein Beispiel ist der Einsatz von Niedrigfeld-MRT-Systemen mit Permanentmagneten, die als mobile MRTs in der Notaufnahme oder auf der Intensivstation eingesetzt werden können. Dies wäre besonders vorteilhaft für schwer kranke vulnerable Patienten sowie für Kinder in der Notaufnahme. Erste vielversprechende Ergebnisse haben gezeigt, dass neuronale Netze so weit vortrainiert werden können, dass selbst mit extrem niedrigen Magnetfeldstärken unter 0,1 Tesla noch eine diagnostisch verwertbare Bildqualität erreicht wird. Bisher ist dies ausschließlich bei der kraniellen Diagnostik möglich und beispielsweise für die Schlaganfalldiagnostik auf Schlaganfallstationen oder in Notaufnahmen nutzbar.
S: Die neuronalen Netze ermöglichen nicht nur eine Bildgebung bei mittlerer bis niedriger Feldstärke, sondern erlauben auch eine deutliche Beschleunigung der Akquisition. Welche Anwendungen sind hier im Alltag denkbar?
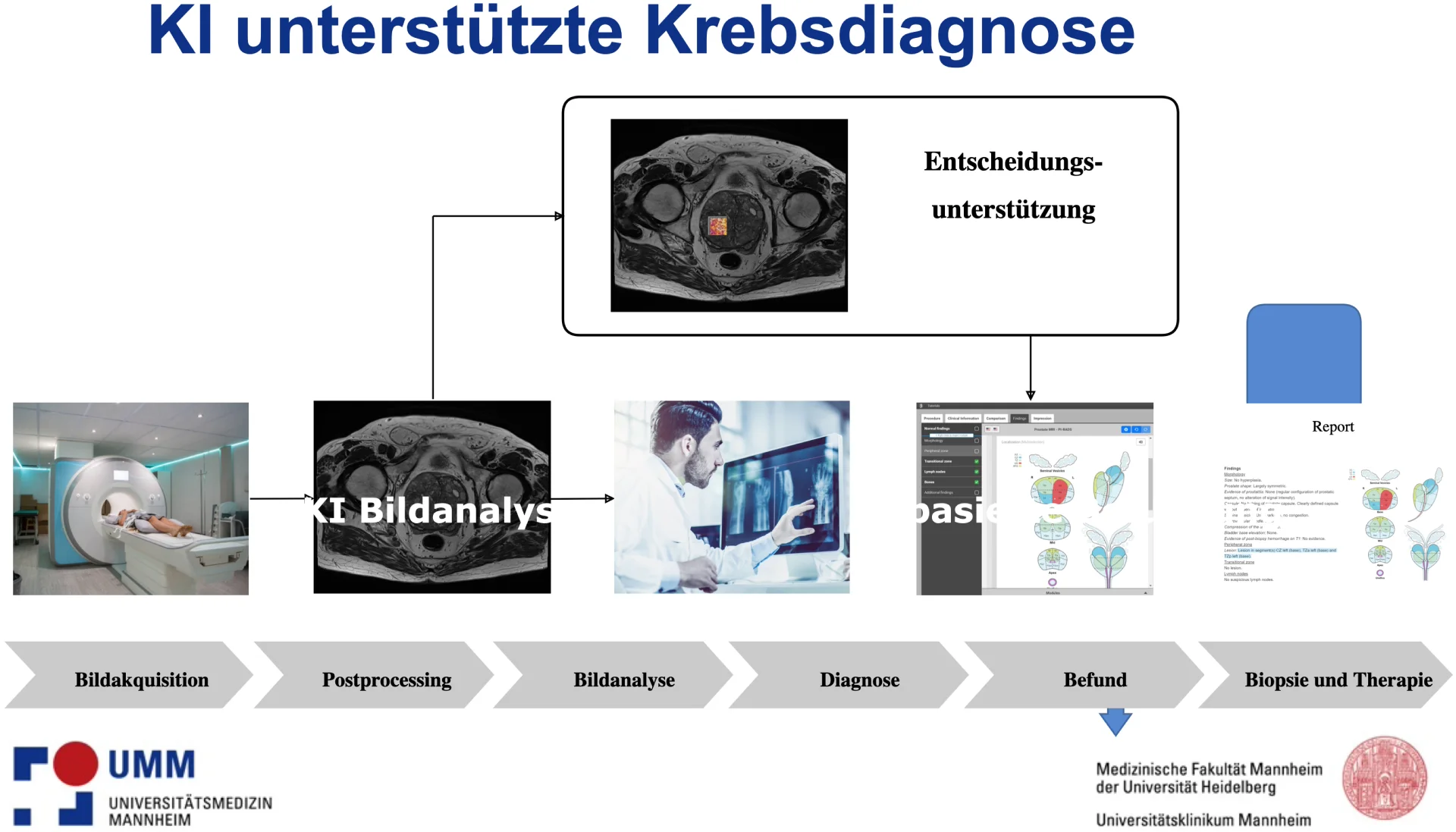
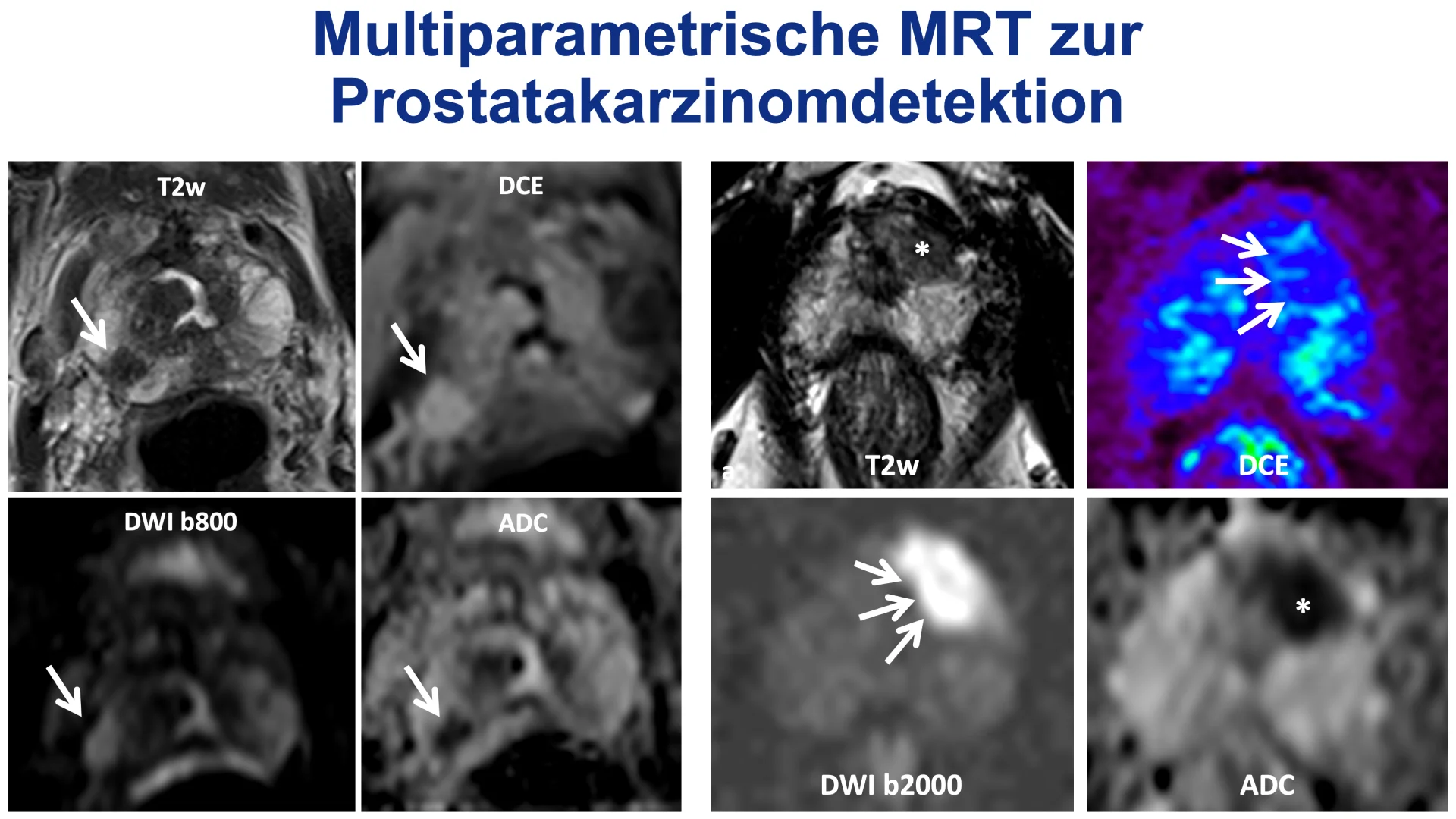
N: Die Fortschritte in der KI-Technologie ermöglichen nicht nur eine bessere Bildgebung bei mittleren und niedrigen Feldstärken, sondern auch eine deutliche Beschleunigung der Untersuchungsabläufe. Ein Beispiel sind KI-gestützte Verfahren wie die Deep Resolve-Technik, mit der wir komplexe MRT-Protokolle wie für die Prostata oder Nierentumorprotokolle im Abdomen in weniger als 15 Minuten durchführen können. Dies bedeutet einen höheren Patientendurchsatz und eine bessere Bildqualität, da durch die verkürzten Sequenzen weniger Artefakte entstehen. Wir können so patientenzentrierter arbeiten, das heißt wir führen gezielt nur die für die klinische Fragestellung relevanten Sequenzen durch. Die beschleunigte MRT-Bildgebung wird auf der Software-Seite durch eine KI-gestützte Bildanalyse ergänzt. Durch die optimierten Protokolle und den KI-Einsatz in der Bildanalyse können wir eine schnellere und bessere Diagnostik bei reduzierter Untersuchungszeit und für geeignete Patienten eine kontrastmittelfreie Untersuchung anbieten. Hierbei können wir auf eine klinische Erfahrung beispielsweise von jeweils ca. 1.000 Prostata- und 1.000 Herz-MRTs/Jahr innerhalb der letzten fünf Jahre zurückgreifen. Ergänzend nutzen wir Benchmarking-Tools, um die Wartezeiten für stationäre und ambulante MRTs gezielt zu steuern. In den letzten Jahren konnten wir dadurch die Wartezeiten für stationäre Patienten in der MRT zur Senkung der Grenzverweildauer signifikant reduzieren. Unser Ziel ist es, moderne Technologien kosteneffizient in den klinischen Alltag zu integrieren, um präziser, schneller und patientenzentrierter arbeiten zu können.